Meningokokken werden nach Merkmalen ihrer Kapsel in verschiedene Serogruppen eingeteilt, die jeweils nochmals in verschieden Stämme differenziert werden können.
-
Meningokokken sind bakterielle Erreger, die nur beim Menschen vorkommen.
-
Sie werden nach Merkmalen ihrer Kapsel in verschiedene Serogruppen eingeteilt, die jeweils nochmals in verschieden Stämme differenziert werden können.
-
Relevante Krankheitserreger für den Menschen sind Meningokokken der Gruppen A, B, C, W, X und Y.
-
Betroffen sind in Deutschland (wie auch in anderen europäischen Ländern) vor allem Säuglinge im ersten Lebensjahr - diese werden von der aktuellen Impfempfehlung der STIKO aber nicht erfasst und geschützt (ECDC Surveillance Atlas). Deutlich weniger ausgeprägte Erkrankungshäufungen finden sich bei Kleinkindern in den ersten 5 Lebensjahren und bei Jugendlichen.
-
In Europa sind ca. 10% der Bevölkerung beschwerdefreie Träger von Meningokokken im Nasen-Rachen-Raum - die Betroffenen bilden offenbar als Folge der Besiedlung wirksame Antikörper (teilweise nur auf der Schleimhaut), die sie vor der Infektion schützen und erkranken daher selber nur selten an "Invasiven Meningokokken-Erkrankungen IME" wie Hirnhautentzündung oder Blutvergiftung. (RKI 2016). Die Trägerquote scheint altersabhängig und ist im Säuglingsalter mit 4,5% am geringsten, am höchsten bei Jugendlichen (über 20%) und im Erwachsenenalter mit knapp 8% wieder geringer (Christensen 2010).
-
Bei Schwächung der lokalen oder systemischen Abwehr oder Schädigung der Atemwegsschleimhaut (z.B. durch Rauchen) kann es zu Infektionen kommen.
- Der Kontakt zu einer an einer Meningokokkeninfektion erkrankten Person erhöht das Erkrankungsrisiko um den Faktor 1000 - das erhöhte Risiko bleibt wahrscheinlich für mindestens ein Jahr bestehen.
Epidemiologie
-
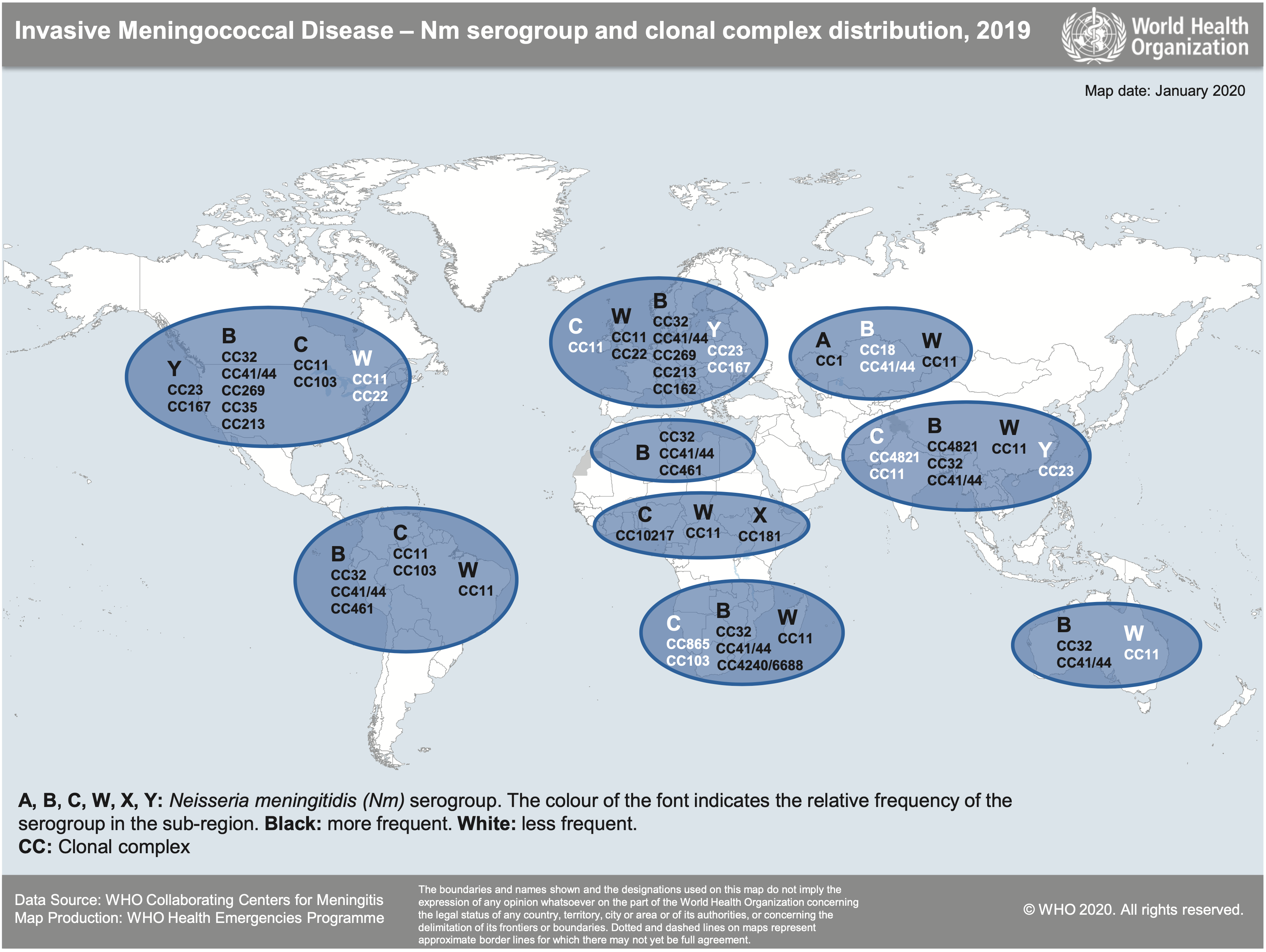
Die Bedeutung der einzelnen Meningokokken-Serogruppen für die auftretenden Erkrankungen unterscheidet sich weltweit je nach Region und auch innerhalb Europas deutlich von Land zu Land.
(WHO 2020)
-
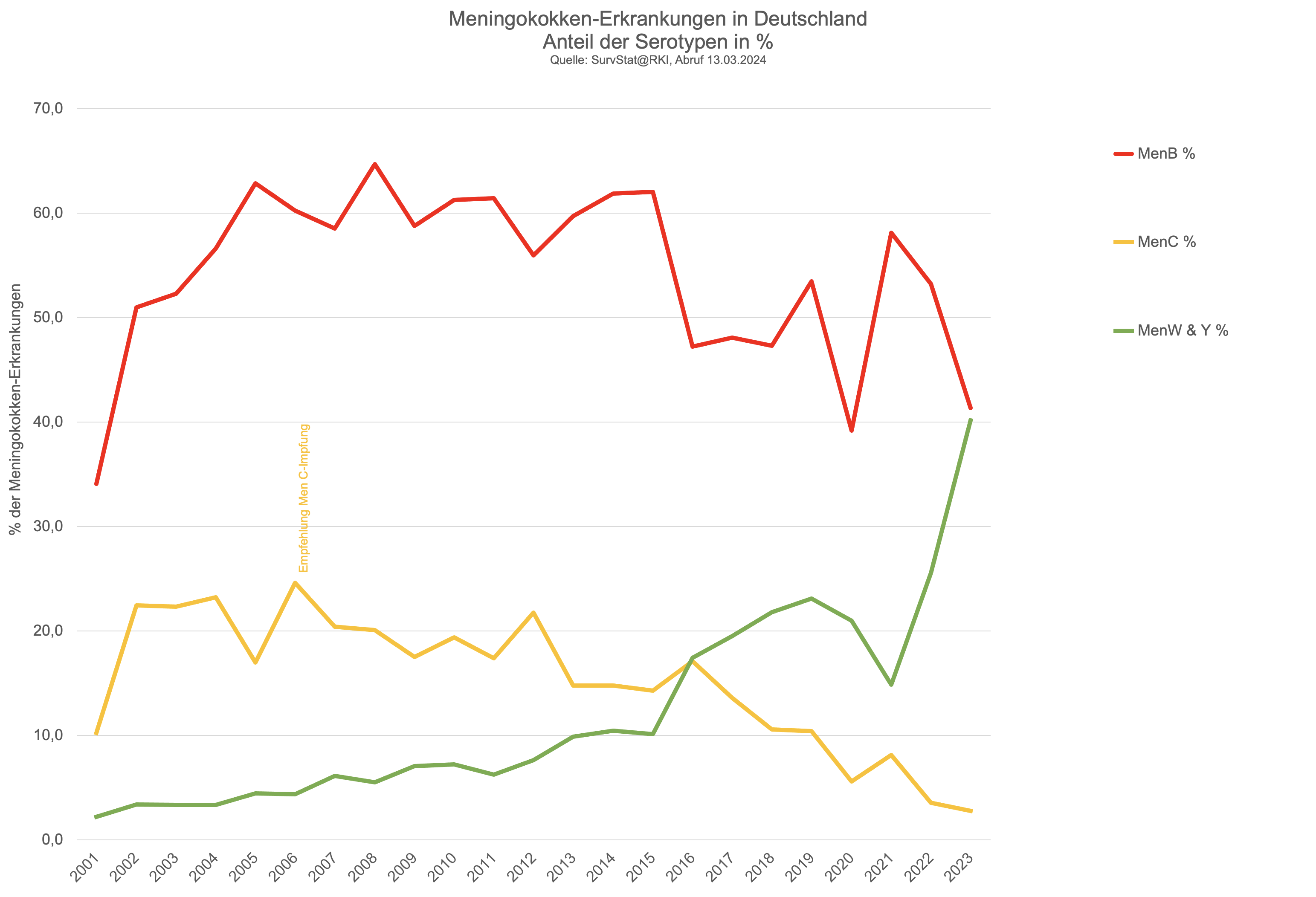
In Deutschland werden seit vielen Jahren:
-
etwa 60% aller Infektionen durch Meningokokken B und
-
deutlich weniger als 10% aller Infektionen durch Meningokokken C hervorgerufen.
-
die früher in Deutschland und Europa epidemiologisch bedeutungslosen Meningokokken W und Y nehmen in den letzten Jahren an Bedeutung zu: beide zusammen genommen übertreffen die Fallzahlen von Meningokokken C mittlerweile deutlich (SurvStat@RKI 2.0). Dieser Trend ist auch in europäischen Ländern zu beobachten, die keine Meningokokken-Impfempfehlung aussprechen wie z.B. Schweden, es handelt sich also nicht um ein replacement-Phänomen durch die Impfung.
-
-
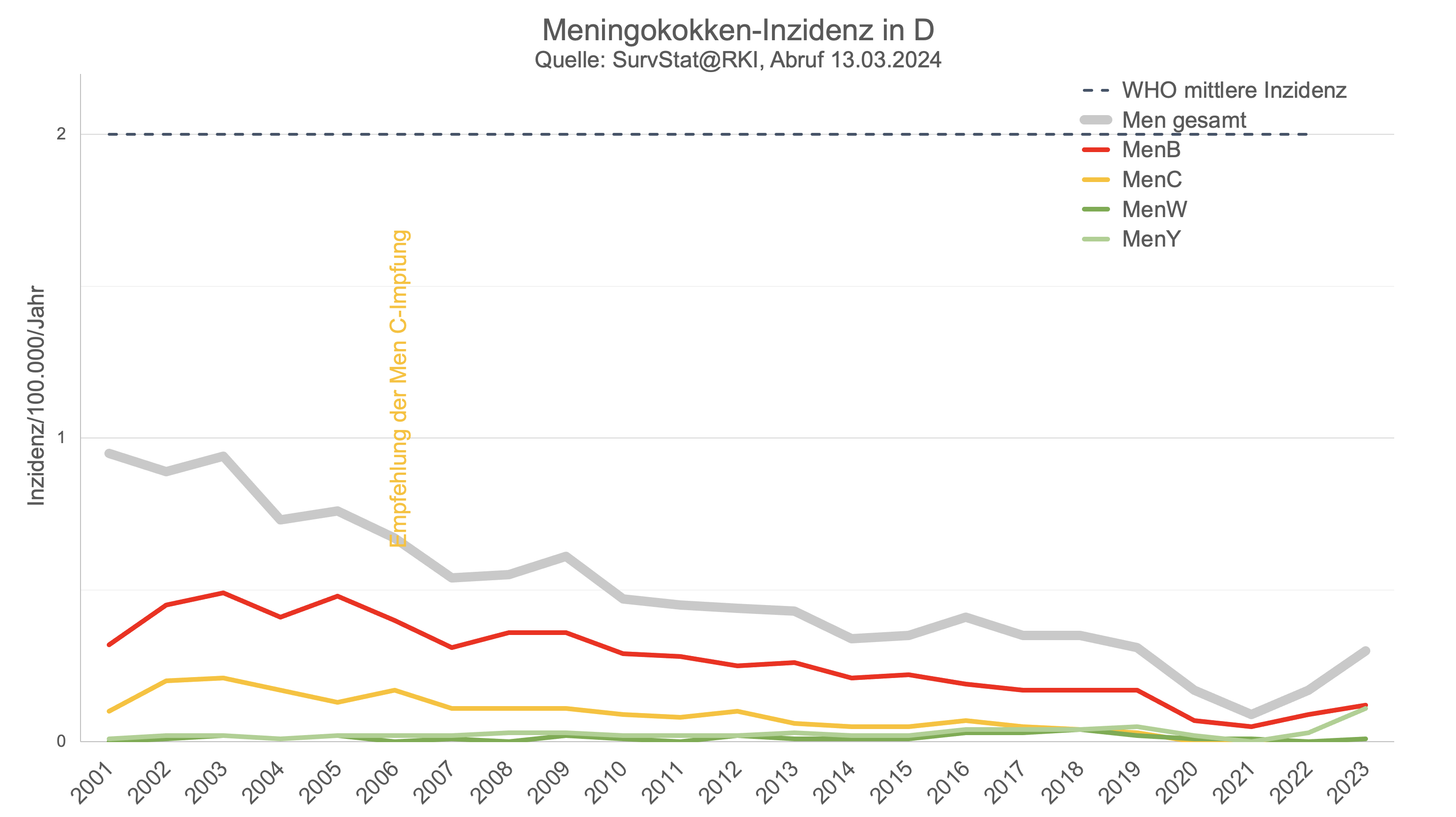
Meningokokken-Infektionen sind in Deutschland seltene Erkrankungen - insgesamt kommt es in Deutschland seit vielen Jahren zu weniger als 0,5 Meningokokkeninfektionen pro 100.000 Einwohnern und Jahr (es gibt leichte regionale Unterschiede), was in absoluten Zahlen ebenfalls seit 10 Jahren weniger als 300 Fälle pro Jahr bedeutet (bei 84.000.000 Einwohnern).
-
Insgesamt setzt sich ein "deutlicher und relativ stetiger" (RKI 2024) Rückgang in der Häufigkeit der Meningokokken-Erkrankungen fort, der schon deutlich vor der Einführung der Impfung begann und der auch in anderen europäischen Ländern zu beobachten ist - auch in solchen, die nicht gegen Meningokokken impfen wie z.B. in den skandinavischen Ländern.
-
Interessant ist der Blick auf die Inzidenzen, also die Häufigkeiten pro 100.000 Einwohner und Jahr, nicht zuletzt, da die WHO an diesen Inzidenzen die Indikation zu einer Impfempfehlung gegen Meningokokken festmacht:
-
nur bei einer Häufigkeit von > 10/100.000 ("high endemic rate") bzw. 2 - 10/100.000 ("intermediate endemic rate") empfiehlt die WHO flächendeckende Impfstrategien.
-
Bei Inzidenzen < 2/100.000 ist lediglich die Impfung gezielter Risikogruppen, derjenigen wie Kinder oder jungen Erwachsene, die z.B. in Internaten in geschlossenen Gemeinschaften leben empfohlen (WHO 2011)
-
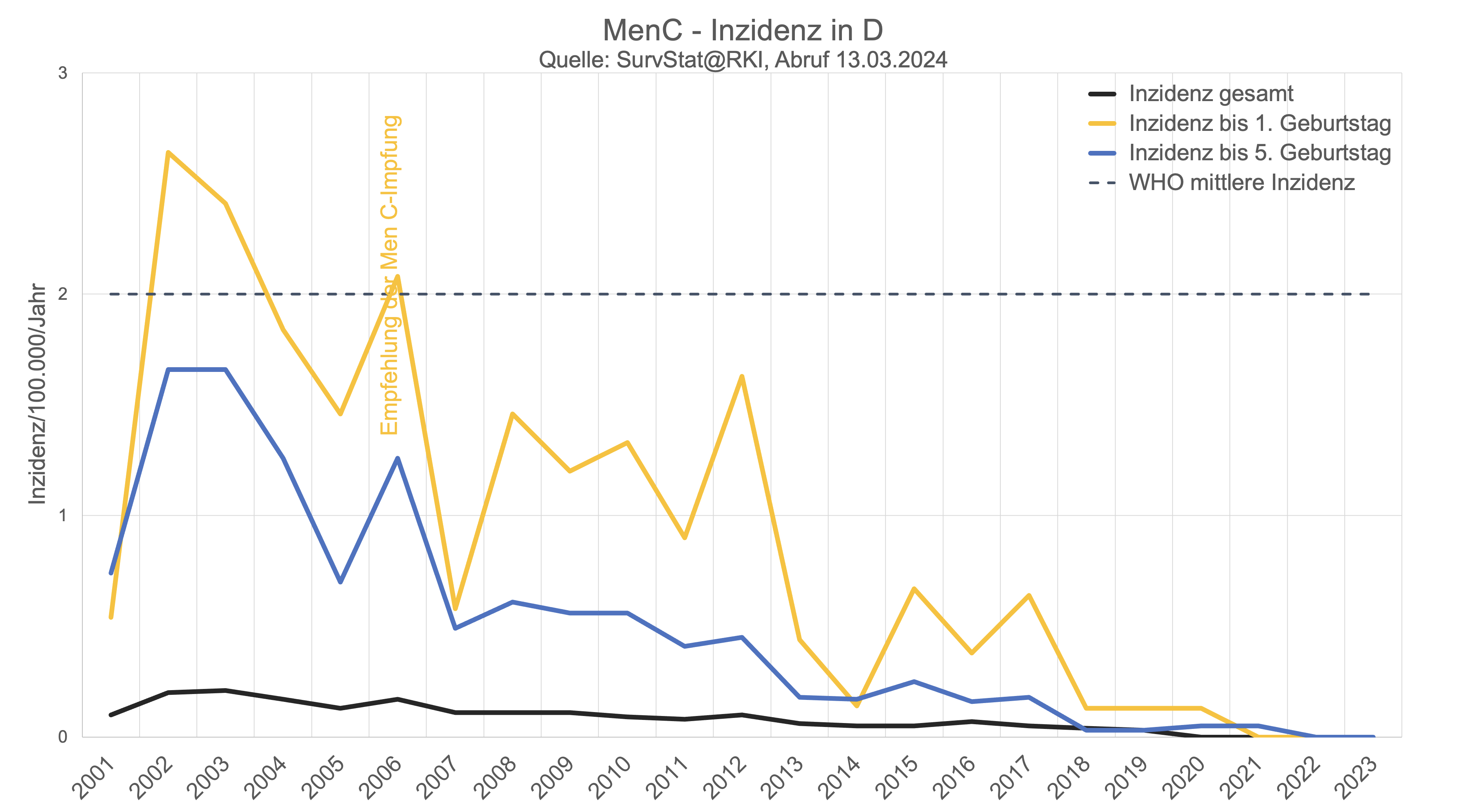
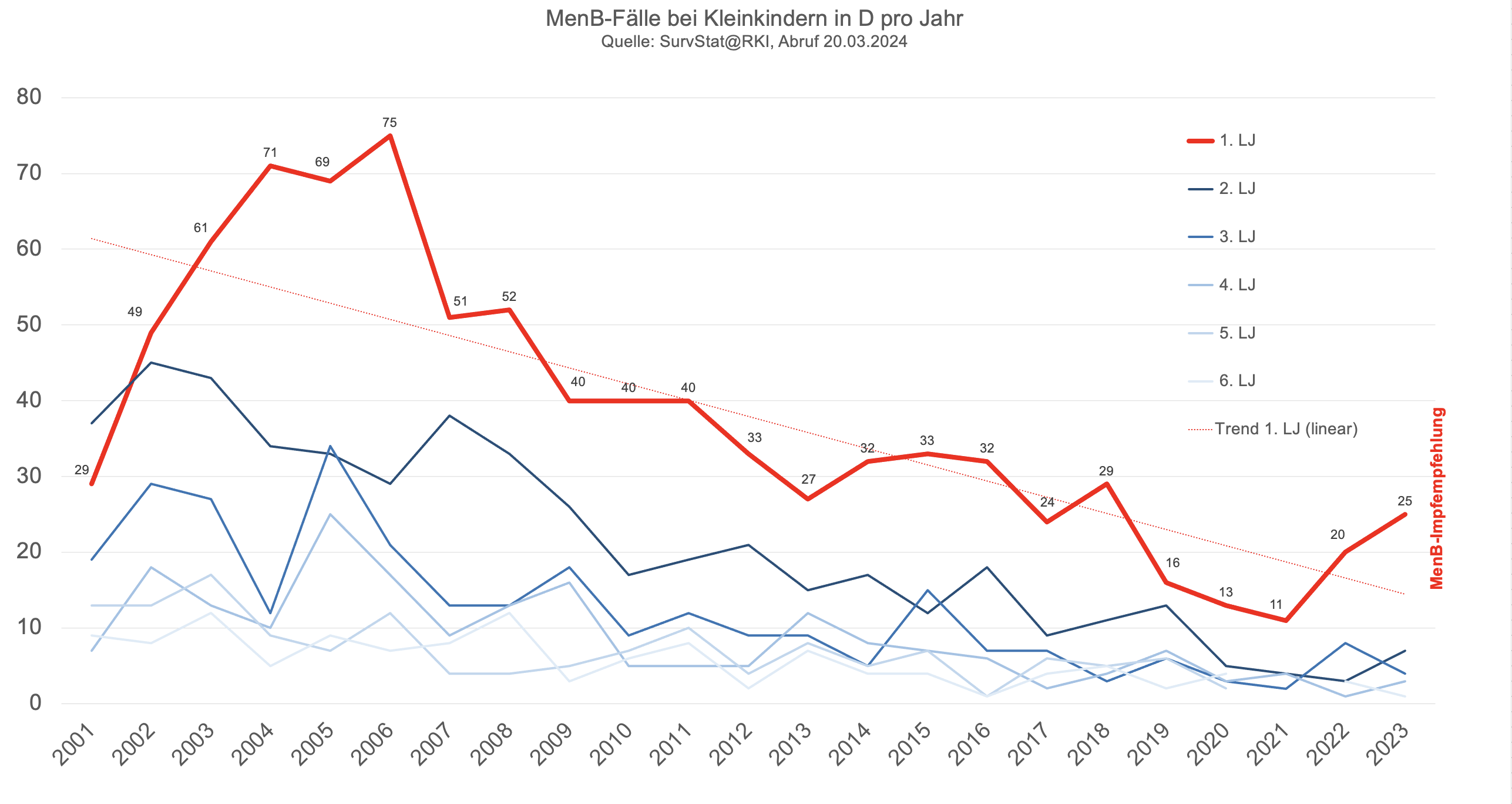
Da viele Menschen sich absolute Zahlen leichter vorstellen können als Inzidenzen, hier noch einmal die absoluten Fallzahlen in den ersten Lebensjahren:
-
Es zeigt sich, dass selbst bei Säuglingen die Indikation für eine flächendeckende Impfempfehlung gegen Men C nach WHO-Kriterien schon 2006 - als die STIKO diese Empfehlung aussprach - nur grenzwertig gegeben und ab 2007 - also definitiv unabhängig von der Impfung - nicht mehr gegeben war.
-
Nach Ansicht des RKI nimmt in Deutschland nimmt seit 2006 die Häufigkeit der (in der Impfung enthaltenen) Men C vor allem bei Kindern und Jugendlichen unter 19 Jahren stärker ab als vorher (RKI 2024, ECDC 2017, RKI 2016b) - dies lässt sich aus den vom RKI selbst veröffentlichten Zahlen jedoch nicht ohne Weiteres ablesen:
-
anders als z.B. in Großbritannien ist die Men C-Impfung in Deutschland erst im 2. Lebensjahr empfohlen - die besonders gefährdeten Säuglinge werden also ohnehin nicht geschützt. Bei einer einmaligen Impfung nach dem 1. Geburtstag ist die Wirkdauer der Impfung (gemessen an den nachweisbaren Antikörpern) ohnehin nur kurz: eine Studie, die die entsprechenden Antikörper weniger als zwei Jahre nach der Impfung untersuchte, fand nur bei gut einem Drittel der untersuchten Kinder noch als schützend angesehen Antikörperspiegel (Snape 2005).
-
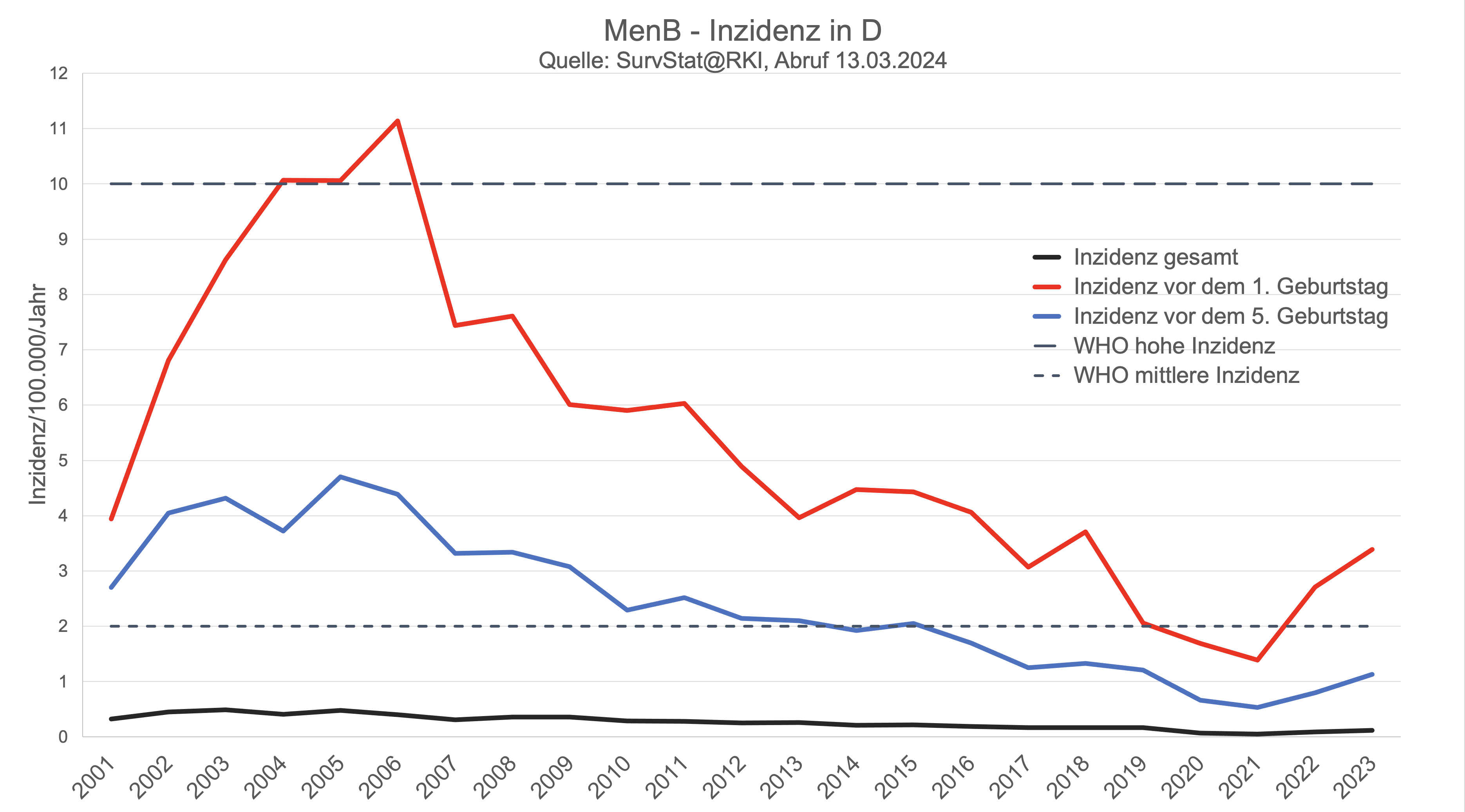
geht man daher sehr optimistisch von einem Schutz bis zum maximal 5. Geburtstag aus zeigt der Blick auf die Zahlen des RKI, dass der Rückgang der Men C-Erkrankungen im 2. - 5. Lebensjahr sich nicht qualitativ von dem in anderen Altersgruppen oder von dem der Men B-Fälle im gleichen Alter und im gleichen Zeitraum unterscheidet.
-
-
Insgesamt betrifft der Rückgang der Meningokokken-Erkrankungen deutlich stärker die häufigeren Meningokokken B und hier vor allem Fälle bei Kindern und Jugendlichen - da gegen Men B erst seit 2013 eine Impfung existiert, die bisher in nur wenigen europäischen Ländern empfohlen wird, kann diese hier nicht als Grund herangezogen werden. "Hingegen ist der Grund für den ausgeprägten Rückgang der MenB-Fälle, der auch im europäischen Vergleich zu beobachten war, unklar. […] Die Inzidenz der MenB- Erkrankungen hat sich seit 2002 von knapp 0,5/ 100.000 um mehr als die Hälfte auf < 0,2/100.000 im Jahr 2016 reduziert." (RKI 2024) - wohlgemerkt vor der Einführung der MenB-Impfempfehlung.
-
Es wird deutlich, dass die Epidemiologie der Meningokokken-Erkrankungen weitestgehend unabhängig von den eingeführten Men-C-Impfprogrammen verläuft - GB hatte als erstes Land bereits 1999 begonnen, gegen MenC zu impfen, andere Länder folgten meist zwischen 2004 und (D) 2006.
-
Letztendlich zeigt die genaue Betrachtung der Epidemiologie, dass wir sie bis zum heutigen Tage weder verstanden haben, noch erklären können - was uns aber nicht davon abhält, mit Impfprogrammen an einzelnen Schrauben dieses unverstandenen Geflechtes herumzudrehen.
- Tröpfcheninfektion im direkten Kontakt
- Hochakut verlaufende bakterielle Hirnhautentzündung mit oder ohne Sepsis (Blutvergiftung) und folgendem Multiorganversagen
-
Ca. 5 - 10% der Patienten sterben, bei ca. 15% der Überlebenden kommt es zu Defektheilungen mit bleibenden Behinderungen.
-
"Die Letalität der IME hängt von der ursächlich verantwortlichen Serogruppe ab. Sie ist bei den Serogruppen C (13,8 %) und W (14,2 %) deutlich höher als bei den Serogruppen B (7,8 %) und Y (8,0 %). […] Die Letalität der Serogruppe B ist bei 5 – 6- Jährigen signifikant höher als bei 1 – 2-Jährigen." (RKI 2024)
-
Penicillin
-
Regelmäßig maximale intensivmedizinische Betreuung
-
Chemoprophylaxe aller Kontaktpersonen mit Rifampicin
arznei-telegramm. 2006; 37: 100-1
Christensen, H., et al., Meningococcal carriage by age: a systematic review and meta-analysis. The Lancet Infectious Diseases, 2010. 10(12): p. 853-861.
ECDC. Annual epidemiological report 2014. 2015.
ECDC 2017. http://atlas.ecdc.europa.eu/public/index.aspx?Instance=GeneralAtlas. Abruf 23.04.2017
Knol MJ. 2018. Euro Surveill. 23(16):pii=18-00158.
RKI. 2024. EpiBull 03/2024
RKI. EpiBull 39 2012. Zuletzt abgerufen 08.11.2016
RKI (2016a). Infektionsepidemiologisches Jahrbuch meldepflichtiger Krankheiten für 2015. Berlin 2016
RKI (2016b). EpiBull 43 2016. Zuletzt abgerufen 08.11.2016
RKI. o.a. SurvStat@RKI 2.0. Abruf zuletzt am 09.01.2019
Snape MD. 2005. The Pediatric Infectious Disease Journal. 24(2):128–31
SurvStat@RKI. 2023. Abruf 10.03.2023
WHO. 2020. The immunological basis for immunization series: module 15: meningococcal disease, update 2020.
WHO. 2011. Meningococcal vaccines: WHo position paper, November 2011. WER 2011, Nr 47.